UWAGA!
INFORMACJE ZAMIESZCZONE PONIŻEJ NIE SĄ DOKŁADNYMI PROCEDURAMI OBOWIĄZUJĄCYMI W POLSCE A TYLKO OGÓLNYMI WYTYCZNYMI DLA PLACÓWEK PUBLICZNEJ SŁUŻBY KRWI I SZPITALI W KRAJACH UE.
DOKŁADNYCH INFORMACJI NA TEMAT MOŻLIWOŚCI ODDANIA OSOCZA REKONWALESCENCYJNEGO NALEŻY SZUKAĆ BEZPOŚREDNIO NA STRONACH POSZCZEGÓLNYCH CENTRÓW KRWIODAWSTWA.
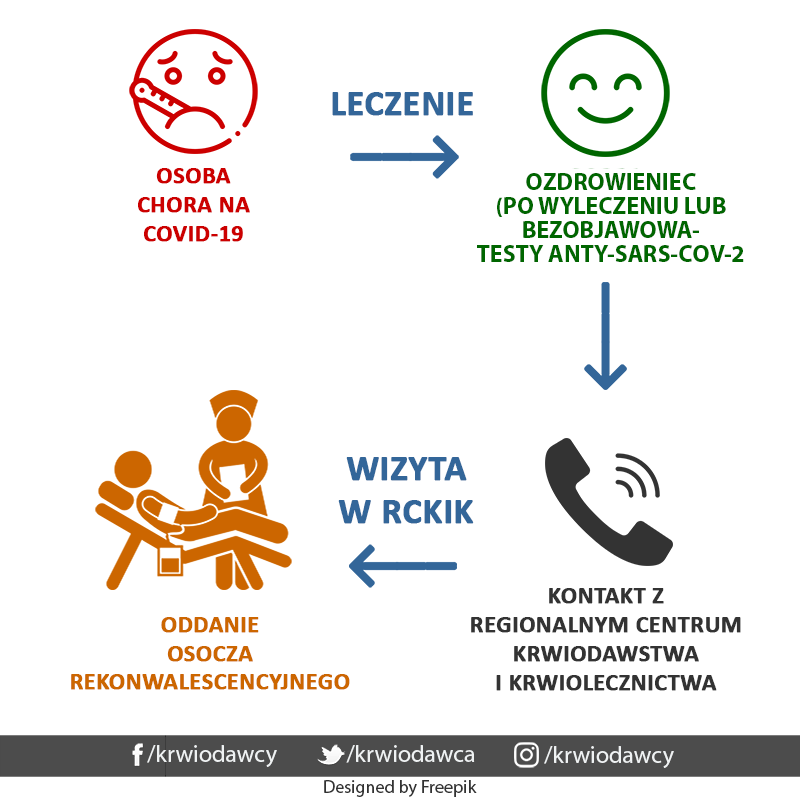
Dane kontaktowe do placówek:
– RCKiK w Białymstoku tel. 663 884 663
– RCKiK w Bydgoszczy tel. (52) 322 18 73, 604 972 100 lub lekarz@rckik-bydgoszcz.com.pl
– RCKiK w Gdańsku tel. 503 651 645 lub ozdrowieniec@krew.gda.pl
– RCKiK w Kaliszu tel. (62) 767 94 19
– RCKiK w Katowicach tel. (32) 208 74 19, 726 227 229, 607 678 519, 607 619 718
– RCKiK w Kielcach tel. (41) 335 94 01 lub (41) 335 94 40
– RCKiK w Krakowie tel. 661 926 116, 663 560 300 lub dzial.dawcow@rckik.krakow.pl
– RCKiK w Lublinie tel. 535 612 456 lub ozdrowiency@rckik.lublin.pl
– RCKiK w Łodzi tel. (42) 61 61 450, 609 255 599, (42) 616 14 29 lub sekretariat@krwiodawstwo.pl, (42) 616 14 57 lub rejestracja@krwiodawstwo.pl
– RCKiK w Olsztynie tel. 668 015 577, (89) 526 01 56 w.152, w.130, 668 015 522 lub j.zwierzynski@rckikol.pl
– RCKiK w Opolu (77) 441 38 03 lub lekarz@rckik-opole.com.pl
– RCKiK w Poznaniu (61) 886 33 54 lub ozdrowieniec@rckik.poznan.pl
– RCKiK w Raciborzu tel. ozdrowiency@rckik.pl
– RCKiK w Radomiu tel. 600 035 315, 500 754 538 lub pobieranie@rckik.radom.pl
– RCKiK w Rzeszowie tel. (17) 867 20 33
– RCKiK w Słupsku tel. (59) 842 20 21 lub ozdrowiency@krwiodawstwo.slupsk.pl
– RCKiK w Szczecinie tel. (91) 424 36 45, 726 530 560
– RCKiK w Wałbrzychu tel. (76) 664 63 19 lub ozdrowieniec@rckik.walbrzych.pl
– RCKiK w Warszawie tel. 723 203 207, 691 060 504 lub koronawirus@rckik-warszawa.com.pl
– RCKiK we Wrocławiu tel. (71) 371 58 24, 693 693 702 lub ozdrowieniec@rckik.wroclaw.pl
– RCKiK w Zielonej Górze tel. 609 466 944 lub osocze@rckik.zgora.pl, Gorzów Wlkp. 577 258 250 lub osocze_gw@rckik.zgora.pl
– CKiK MSWiA tel. 519 141 728
Wstęp
Metoda leczenia osoczem nie jest nowa. Pobierane od pacjentów, którzy zostali wyleczeni z choroby zakaźnej, było wykorzystywane wiele dekad temu przy okazji walki z rożnymi czynnikami zakaźnymi, chociaż dowody jego skuteczności ograniczają się głównie do raportów empirycznych. Osocze to nazywane jest osoczem rekonwalescencyjnym (plazmą rekonwalescencyjną) i może być przetoczone pacjentom walczącym z infekcją lub może być wykorzystane do produkcji koncentratów immunoglobulin (produktów leczniczych pochodzących z osocza). Podczas szybko rozwijającej się infekcji wirusowej, duże liczba osób podatnych na zarażenie może zachorować na początku wybuchu epidemii, czyli przed udostępnieniem skutecznej szczepionki i terapii przeciwwirusowych. Terapia taka ma na celu zwiększenie ilości przeciwciał we krwi osób chorych. Jak podkreśla Światowa Organizacja Zdrowia poprawnie zorganizowany program (system) pobierania rekonwalescencyjnego osocza lub surowicy od osób, które przebyły chorobę, może zapewnić potencjalnie cenne źródło informacji. Podczas projektu gromadzone są dane dotyczące skuteczności i bezpieczeństwa stosowania tej metody leczenia. Zebrane w ramach strukturyzowanych badań klinicznych mogą przynieść pozytywny efekt w walce np. z COVID-19.
Pandemia COVID-19 jest dokładnie taką sytuacją, w której osocze od wyleczonych pacjentów stanowi cenny składnik wspomagający leczenie choroby w ramach badań: randomizowanych (losowych, przypadkowych), kontrolowanych przypadków klinicznych albo badań obserwacyjnych po wykonaniu transfuzji osocza i produktów z osocza. Zastosowanie rekonwalescencyjnego osocza do profilaktycznego leczenia obecnie “zagrożonej” grupy populacji jest również możliwe w przyszłości w innych przypadkach.
Metodę leczenia przez transfuzje rekonwalescencyjnego osocza, jako ogólnie dostępną terapię eksperymentalną o niskim ryzyku, należy uznać za priorytet, a jej wyniki monitorować. Dane z epidemii SARS (2003 r.) i wstępne dane z Chin (luty 2020 r.) dotyczące COVID-19 sugerują, że leczenie tym sposobem ma obiecujące rezultaty. Szczególnie ważne jest to w trakcie opracowywania skutecznych produktów leczniczych lub szczepionek. Wciąż jednak brakuje solidnych, szeroko zakrojonych badań oraz danych dotyczących tej metody leczenia. Bezpieczeństwo i skuteczność transfuzji osocza rekonwalescencyjnego powinna być sprawdzona w randomizowanych badaniach klinicznych a uczestnikami badania powinny być pacjenci spełniający określone kryteria.
Jednak w obecnym kryzysie pandemii COVID-19 na produktywne wyniki by trzeba czekać zbyt długo. Dodatkowo nie byłyby one dostępne dla wszystkich szpitali. Dlatego proponuje się monitorowanie badań obserwacyjnych, które to powinny przebiegać równolegle.
Cele, zakres i unijna wartość dodana
Poniższy tekst mówi o stworzeniu systemu leczenia z użyciem powyżej wspomnianego składnika krwi, który to system może stać się jedną ze skutecznych odpowiedzi na pandemię COVID-19. Badania nad leczeniem osoczem zaczyna się wykonywać w coraz to większej liczbie państw. W związku z tym powstały międzynarodowe wytyczne które pozwolą na wprowadzenie skoordynowanego i skutecznego podejścia do gromadzenia rekonwalescencyjnego osocza w całej Unii Europejskiej, które to może zwiększyć możliwości leczenia ciężko chorych pacjentów (lub pacjentów z grupy ryzyka ciężkiego zachorowania) tymże osoczem. Leczenie to jak pisałem wcześniej ma odbywać się zarówno w ramach obecnych badań obserwacyjnych lub randomizowanych i kontrolowanych nad przypadkami klinicznymi jak i w dłuższej perspektywie czasu. Powyższe działania mogą mieć ogromny wpływ dla rozwoju koncentratów immunoglobulin i poszerzenia ich zastosowania.
Ogólnoeuropejska współpraca w zakresie ustanowienia wspólnych protokołów rekrutacji dawców, dawstwa i gromadzenie danych o wynikach na dużą skalę przyczyni się do potwierdzenia bezpieczeństwa i jakości osocza rekonwalescencyjne do przetaczania. Do procedury pobierania osocza rekonwalescencyjnego powinny być stosowane aktualne przepisy i normy dotyczące pobierania, testowania, przetwarzania, przechowywania i dystrybucji krwi i składników krwi w tym stosowanie zasady dobrowolnego nieodpłatnego dawstwa. Natomiast wytyczne techniczne oraz wszelkie bardziej rygorystyczne wymagania określone będą w odpowiednich dokumentach dodatkowych.
Autoryzacja poboru, testowania, przetwarzania, przechowywania i dystrybucji osocza rekonwalescencyjnego
Placówki służby krwi spełniające opisane poniżej kryteria dotyczące dawstwa, pobierania, przetwarzanie i testowanie powinny być dopuszczone przez właściwy organ, chyba że państwo członkowskie wprowadziło bardziej rygorystyczne wymogi lub posiadane przez placówkę obecnie posiadane zezwolenie obejmują już czynności dla pozyskania osocza do przetoczenia, w tym osocza rekonwalescencyjnego. Pozwoli to na szybkie tworzenie krajowych i unijnych wykazów rekonwalescencyjnej plazmy COVID-19.
Placówki służby krwi, które wprowadziły systemy gromadzenia danych o wynikach w celu wykazania bezpieczeństwa i jakości, jak zdefiniowano poniżej, powinny być dopuszczone do poboru osocza rekonwalescencyjnego, chyba że państwo członkowskie ustanowiło bardziej rygorystyczne wymagania lub ich obecnie posiadane zezwolenie obejmuje już daną czynność w odniesieniu do każdego osocza do przetoczenia, w tym osocza rekonwalescencyjnego.
Kwalifikacja dawcy
Dawców osocza rekonwalescencyjnego należy rekrutować bezpośrednio, korzystając z krajowych rejestrów pacjentów którzy to zostali zainfekowani koronawirusem/COVID-19 i zostali wyleczeni, niezależnie od tego, gdzie są takie rejestry. Alternatywnie, potencjalni dawcy powinni zostać zidentyfikowani poprzez współpracę z leczonymi szpitalami. Strategie udostępniania danych osobowych muszą być zgodne z krajowymi i unijnymi przepisami dotyczącymi ochrony danych (RODO).

Należy zastosować następujące kryteria kwalifikowania dawcy:
- Przechorowały COVID-19, bądź przeszły bezobjawowe zakażenie wirusem SARS-CoV-2 (potwierdzone testami, bądź wpisem w aplikacji gabinet.gov.pl)
- i czują się zdrowe, czyli minęło co najmniej:
- 28 dni od zakończenia objawów;
- 18 dni od zakończenia izolacji w przypadku osób, które przeszły zakażenie w sposób bezobjawowy;
- Są w wieku 18-65 lat,
- w przypadku przeprowadzonej w przeszłości transfuzji oraz kobiet po przebytej ciąży w wywiadzie wymagane będą dodatkowe badania, które wykonane zostaną przez Centra Krwiodawstwa i Krwiolecznictwa,
- Spełniają kryteria kwalifikujące dla dawców określone w ROZPORZĄDZENIU MINISTRA ZDROWIA z dnia 11 września 2017 r. w sprawie warunków pobierania krwi od kandydatów na dawców krwi i dawców krwi
Gromadzenie, przetwarzanie i przechowywanie
Dawcy najlepiej aby oddawali osocze w procesie plazmaferezy, ale tam, gdzie nie jest to możliwe, można również pobierać krew pełną oddzielając osocze w placówce służby krwi. Należy postępować zgodnie z procedurą, w tym z normalnymi odstępami między donacjami jak dla dawców zwykłego osocza. Osocze uzyskane za pomocą plazmaferezy należy rozdzielić przed zamrożeniem na 2-3 oddzielne jednostki (np. 3 x 200 ml). Produkty końcowe powinny być specjalnie oznakowane jako
COVID-19 osocze rekonwalescencyjne / COVID-19 krew
i przechowywane w dedykowanym miejscu. Przetwarzanie powinno się odbywać z zastosowaniem procedur stosowanych w kraju lub danej placówce służby krwi jak przy przygotowaniu zwykłego osocza do transfuzji. Należy zastosować redukcję patogenów, jeśli jest to normalna praktyka w przetwarzaniu składników i nie należy jej stosować dla tego konkretnego składnika krwi, jeśli nie jest ona stosowana dla osocza przeznaczonego w celu przetoczenia.
Wszelkie niepożądane reakcje dawcy powinny być zgłaszane właściwemu organowi bez opóźnienie.
Badanie oddanego osocza
Zdecydowanie zaleca się, aby były mierzone w oddanym osoczu określone miana przeciwciał neutralizujących SARS-CoV-2. Sugeruje się, że miana neutralizujących przeciwciał powinny być optymalnie większe niż 1: 320, ale niższe progi również mogą być skuteczne. Jeżeli takie testy nie są jeszcze dostępne, osocze można pobrać i zamrozić do momentu wydania do użytku po przeprowadzeniu testu w z archiwum próbki, a wynik jest dostępny. Gdy zmierzona aktywność neutralizująca w pobranym osoczu jest zbyt niska, osocze powinno zostać udostępnione do innych zastosowań (najlepiej frakcjonowania). W przypadku braku testu przeciwciał neutralizujących, test na obecność przeciwciała anty-SARS-CoV-2 najlepiej byłoby wykonać przed wydaniem. W nagłych przypadkach, w których uwalniane jest osocze transfuzji można dokonać bez żadnych testów na obecność przeciwciał, zarchiwizowane próbki powinny zostać przetestowane w późniejszym terminie kiedy będzie dostęp do testów.
– Jeśli będzie odpowiednia korelacja między aktywnością neutralizującą a testem na przeciwciała Elisa to test ten może zastąpić test neutralizujący przeciwciał.
– Zaleca się, aby dodatkowe próbki archiwalne oddanego osocza były zapisywane do badań referencyjnych, na przykład 10 x 0,5 ml zamrożonych próbek z osocza pobranych w czasie dawstwa.
– W przypadku powtórnych donacji plazmaferezy, służby powinny raczej pobierać osocze od dawców z wyższym niż niższym mianem.
Dystrybucja plazmy rekonwalescencyjnej COVID-19
Osocze rekonwalescencyjne powinno być rozprowadzane przez placówki służby krwi na wniosek szpitala w następujących okolicznościach:
– konkretny pacjent ma potwierdzony laboratoryjnie COVID-19;
– jest hospitalizowany z powodu ciężkiej choroby lub zagrażającej życiu choroby;
– wyraził świadomą zgodę.
Potencjalnym pacjentom powinny zostać przedstawione informacje dotyczące niepotwierdzonej skuteczności stosowania rekonwalescencyjnego osocza w leczeniu osób z COVID-19. Powinny one być przekazane bez względu na to, czy biorą oni udział w badaniu klinicznym, czy są monitorowani. Ma to na celu nie wzbudzać w nich nieuzasadnionych oczekiwań i zapewnić potencjalnym biorcom podjęcie świadomej decyzji dotyczące leczenia osoczem.
Służby krwi powinny dążyć do wydania składników o najwyższych dostępnych mianach przeciwciał. Przetoczona dawka osocza powinna być dostosowana do miana neutralizującego przeciwciała i objętości osocza u biorcy.
Zdecydowanie zaleca się, aby pacjenci otrzymujący plazmę rekonwalescencyjną zostali objęci monitorowaniem poprzez udostępnianie ich zakodowanych danych w europejskiej bazie danych z publicznym dostępem opisanej poniżej.
Osocze rekonwalescencyjne do stosowania w zatwierdzonym randomizowanym lub kontrolowanym przypadku badania klinicznego powinno być dystrybuowane zgodnie z powyższym protokołem a w stosownych przypadkach zgodnie z przepisami krajowymi.
Aby zademonstrować bezpieczeństwo i jakość tej metody leczenia oraz ułatwić wymianę informacji w zakresie gromadzenia, testowania, przetwarzania oraz zgodnie z powyższym protokołem przechowywania, szpitale powinny wyrazić zgodę na dostarczenie określonych danych o wynikach do placówki służby krwi, która pobrała osocze. Dane wynikowe powinny zawierać co najmniej następujące parametry:
1. Płeć, przedział wiekowy (30-39, 40-49 itd.), Choroby współistniejące
2. Punkt czasowy transfuzji (w dniach od wystąpienia choroby)
3. Liczba, objętość i miano przeciwciał w przetoczonej jednostce
4. Terapie podawane pacjentowi równolegle (inne niż leczenie podtrzymujące)
5. Objawy kliniczne i parametry laboratoryjne – zgodnie ze skalą progresji choroby (Załącznik 1) w następujących punktach czasowych:
– Przed transfuzją
– >5 dni po transfuzji
– Przy wypisie (jeśli pacjent przeżyje)
6. Wszelkie reakcje niepożądane lub zdarzenia, które mogą być związane z transfuzją
7. Długość hospitalizacji.
Wymienione powyżej dane dotyczące wyników należy zgłaszać placówkom służby krwi, a przez to – powstanie baza danych państw UE umożliwiająca stworzenie kompleksowego obrazu na poziomie własnie UE. Dane z kontrolowanych badań klinicznych należy najpierw przeanalizować zgodnie ze wstępnie zdefiniowanym planem analizy zamieszczonym w protokole badania klinicznego i opublikować tak szybko, jak tylko to możliwe. W tych okolicznościach minimalne dane jak te przedstawione powyżej również należy zgłosić do europejskiej bazy danych, aby umożliwić odtąd metaanalizę w większym zbiorze danych.
Raportowanie i agregacja danych na poziomie UE
Komisja Europejska poprzez Departament Komisji Europejskiej ds. Informatyki opracuje i będzie hostować bazę danych zgodnie z przepisami ochrony danych osobowych. Po uruchomieniu bazy danych Europejski Sojusz Krwi (organizacja zrzeszająca narodowe służby krwi) będzie odpowiedzialny za koordynację wprowadzania danych przez wszystkie placówki służby krwi w całej UE. Dostęp do bazy danych w celu przekazywania danych zapewni wspomniany Departament Informatyki UE poszczególnym koordynatorom Europejskiego Sojuszu Krwi oraz wyznaczonym osobom z personelu placówek służby krwi w krajach UE / EOG (Europejskiego Obszaru Gospodarczego). Zakłady służby krwi dostarczą zakodowane dane dotyczące donacji, w tym określone parametry dawcy wymienione powyżej. Natomiast Komisja oraz Departament Informatyki UE opracuje standardowe raporty danych na temat donacji osocza.
Dostęp do danych UE dotyczących osocza rekonwalescencyjnego
W trosce o przejrzystość i szeroką dostępność dane, które nie są danymi dawcy ani danymi biorcy będą publicznie dostępne, a baza danych zostanie połączona z przestrzenią chmury Open Science Cloud dla COVID-19 opracowanej przez Komisję Europejską oraz Dyrekcję Generalną – Badania naukowe i innowacje. Standardowe raporty i określone zapytania, w tym dane zagregowane (zebrane w całość) według państwa członkowskiego zostaną przekazane właściwym organom krajowym oraz do Europejskiego Sojuszu Krwi. Umożliwi to regularną ocenę bezpieczeństwa i skuteczności przez władze i naukowców i będzie stanowić wsparcie aktualizacji i poprawy gromadzenia, testowania, przetwarzania danych i protokołów procedur, gdy pojawiają się dowody potwierdzające wprowadzenie zmian w zdefiniowanych powyżej kryteriach.
Których pacjentów powinno się leczyć osoczem rekonwalescencyjnym?
Jak napisaliśmy wyżej leczenie osoczem stosuje się u pacjentów, którzy mają potwierdzoną laboratoryjnie chorobę COVID-19, są hospitalizowani z powodu ciężkiej lub zagrażającej życiu choroby oraz wyraziły na tą metodę leczenia zgodę.
Ciężką chorobę definiuje się, gdy występuje:
– duszność,
– częstotliwość oddychania > 30/min,
– saturacja – nasycenie tlenem krwi obwodowej < 93%,
– stosunek ciśnienia parcjalnego tlenu w tętnicach (PaO2) do frakcji wdychanego tlenu (FiO2) < 300,
– naciek płucny > 50% w ciągu 24 do 48 godzin.
Zagrożenie życia definiuje się, gdy wystąpi:
– niewydolność oddechowa,
– wstrząs septyczny i/lub,
– dysfunkcja lub niewydolność wielu narządów.
